Cette lettre d’information est désormais diffusée exclusivement par mail.
N’hésitez pas à la transmettre (format pdf), l’imprimer et l’afficher dans vos services. |
| La douleur neuropathique chez l’enfant | |
|
Difficile à reconnaître chez le jeune enfant, cette douleur est souvent méconnue, non diagnostiquée et non traitée, étiquetée trop vite anxiété ou hystérie !
|
|
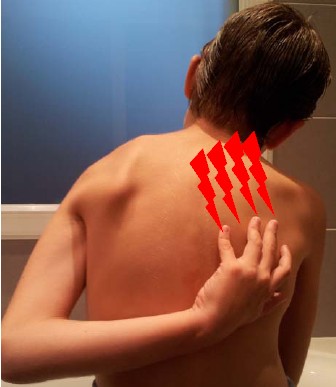
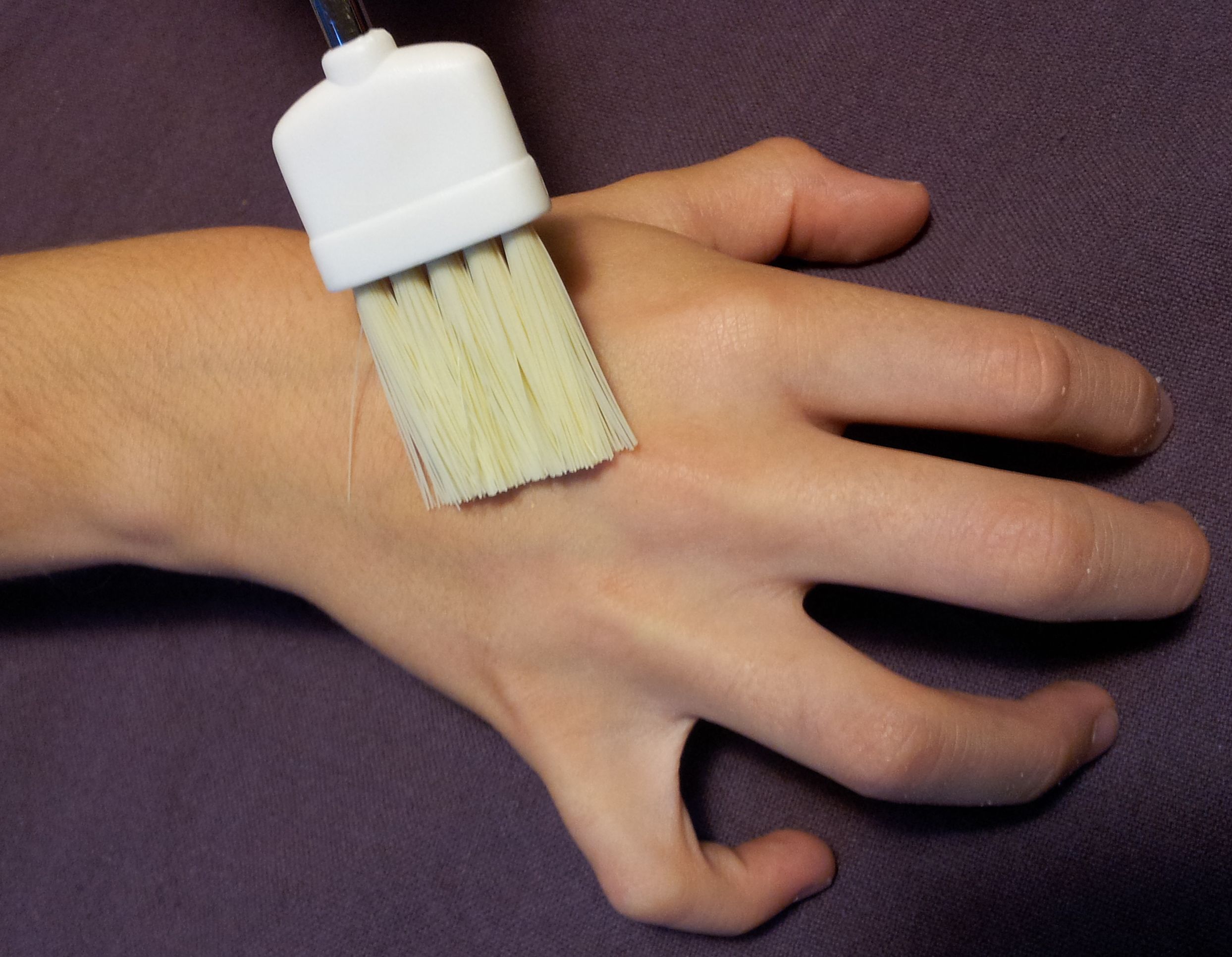
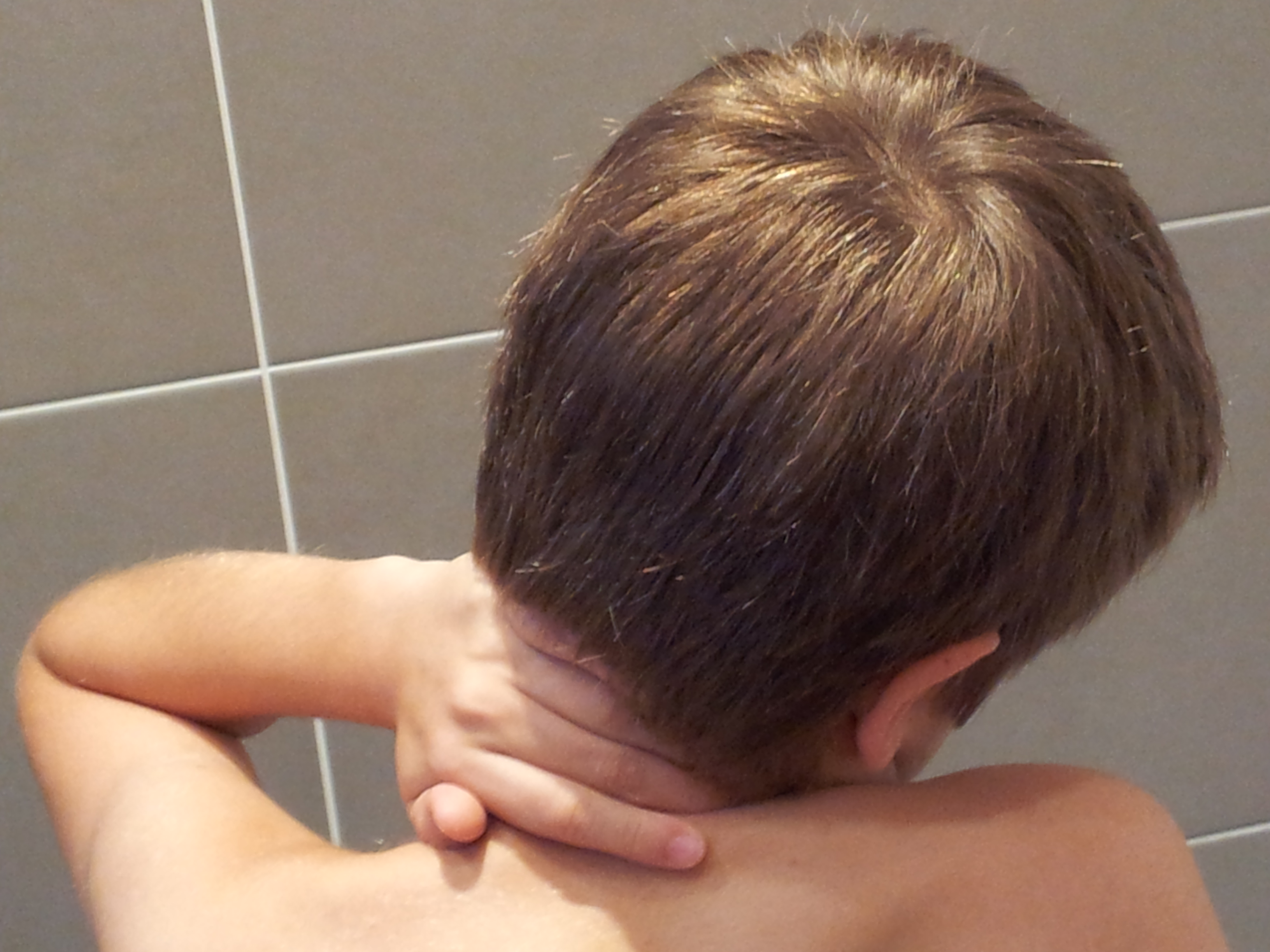
| En cause : une lésion ou une maladie du système nerveux (SN) somato-sensoriel, périphérique ou central (IASP, 2011) |
|
|
|
|
Quels sont les signes caractéristiques ?
|
||
Ces douleurs peuvent aussi survenir dans une maladie sans lésion identifiée comme l’algodystrophie (syndrome régional complexe de type I) ou aussi ne pas avoir d’étiologie (douleur psychogène). Suspicion ou certitude de lésion du SN sont essentielles au diagnostic. |
 |
 |
 |
 |
|
Comment confirmer…
… une douleur neuropathique
|
?
|
|
Avec un outil diagnostique : le questionnaire DN4
Répondre à chaque question par « oui » (= 1) ou « non » (= 0).  10 items, à partir de 4/10, la douleur neuropathique est probable (sensibilité : 82,9 %, spécificité : 89,9 % chez l’adulte).
Bouhassira D et al. Pain 2004
Un adolescent saura facilement répondre aux questions du DN4 pensé pour les adultes. Il faudra parfois expliciter les items. Chez l’enfant plus petit ce sera un plus grand challenge. Des équipes travaillent actuellement à la création d’une version imagée du DN4 mieux adaptée aux plus jeunes.
|
| Comment traiter les douleurs neuropathiques des enfants ? | ||
|
Le traitement médicamenteux est souvent difficile. La disparition totale de la douleur est rare, l’objectif est une diminution franche des symptômes avec reprise d’une mobilité et d’une qualité de vie.
Peu d’études sont disponibles en pédiatrie, les recommandations reposent sur la littérature adulte ; aucun médicament spécifique n’a d’AMM pour la douleur neuropathique de l’enfant. On utilise, hors AMM, une monothérapie en 1re intention : amitryptilline (Laroxyl®), ou gabapentine (Neurontin®). Commencer à posologie très faible et augmenter progressivement en quelques semaines, jusqu’à l’efficacité. Les principaux effets indésirables sont surtout sédation et somnolence. La morphine, contrairement à une idée longtemps reçue, est en partie efficace sur la douleur neuropathique ; elle est recommandée pour les douleurs mixtes, nociceptives et neuropathiques, en particulier en oncologie. En cas d’échec, remplacer ou associer les molécules. Le traitement local, EMLA® ou Versatis®, est utile sur la zone d’allodynie. L’association à des méthodes non pharmacologiques est recommandée, selon le contexte :
|
||
|
|||||||||
|
Pour vous désabonner, cliquez ici.
|